Závažná poranění mozku (TBI) s GCS ≤ 8 tvoří vysoký podíl na morbiditě a mortalitě pacientů. Přednemocniční fáze je zde naprosto kruciální, neboť promptním a efektivním dosažením požadovaných ventilačních a hemodynamických parametrů může dojít ke stabilizaci perfuze a oxygenace CNS – a v konečném důsledku tak zabránění rozvoje sekundárního poškození mozku.1
Měla by být vyvinuta maximální snaha o udržení normokapnie, normoxémie a normotenze. Systolický tlak by za žádnou cenu neměl poklesnout pod hodnotu 90 mmHg, jeho preferované hodnoty jsou však v případě TBI stanoveny na sTK ≥ 120 mmHg.2
V září roku 2023 vyšla ve Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine zajímavá studie, která analyzuje kvalitu poskytované přednemocniční neodkladné péče (PNP) u pacientů se závažným TBI a její vliv na mortalitu těchto pacientů. Výborný je i její přínos ohledně asociace etCO2 a PaCO2 u pacientů s TBI. Pojďme se na to mrknout.
Jedná se o retrospektivní analýzu celkem 308 pacientů se závažným TBI (GCS ≤ 8). Autoři analyzovali veškeré vzlety švýcarské letecké záchranné služby (REGA) mezi roky 2014-2019, kde byla stanovena suspekce na závažné TBI a pacienti vyžadovali definitivní zajištění dýchacích cest orotracheální intubací již v PNP.
Lékaři švýcarské LZS postupovali dle jasně stanovených guidelines vydaných švýcarskou odbornou společností, které jsou pro ně závazné. V případě TBI s GCS ≤ 8 byl proveden RSI úvod s následnou OTI, cílové etCO2 mají stanovené v rozpětí 33 – 43 mmHg a sTK vždy nad 90 mmHg i za použití IV krystaloidů nebo katecholaminů.
Do studie byli zařazeni pacienti splňující GCS ≤ 8, zajištění OTI, muselo se jednat o primární vzlet LZS a TBI být následně ve zdravotnickém zařízení verifikováno. Taktéž musela být k dispozici veškerá dokumentace ať už z LZS tak i ze zdravotnického zařízení – zejména vstupní hodnota GCS, TK dynamika, etCO2 hodnoty v PNP a v nemocnici, PaCO2 zjištěný v prvních 5 minutách po příjmu. Zajímavé je, že byl i analyzován celkový čas strávený na místě zásahu a celkový čas v PNP. Celkem tak došlo k zařazení 308 pacientů k provedení detailní statistické analýzy a stanovení jednotlivých asociací.
Výsledky jsou demograficky a medicínsky velmi zajímavé. Většina TBI vznikla při dopravních nehodách a v domácnostech (45% a 31% respektive). V důsledku TBI zemřelo 36% pacientů. Medián věku pacientů byl 52 let (IQR 27-71), vcelku nepřekvapivě pacienti, kteří primární (a sekundární) inzult přežili, byli biologicky mladší jedinci. Medián sTK při příjmu do nemocnice byl 122 mmHg (IQR 104-138 mmHg), medián vstupního sTK byl vyšší u pacientů, kteří následně poranění přežili (p = 0.045), u 89% pacientů byl sTK při předání vyšší než 90 mmHg.
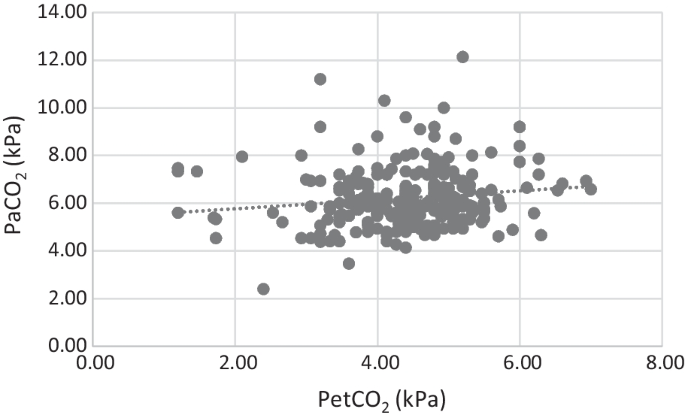
Ohledně ventilačních parametrů jsou výsledky alarmující. Hodnota normokapnie byla dosažena u 45% pacientů a kombinace cílových hodnot sTK a ventilace v doporučeném rozmezí byla u pouhých 29% pacientů – zde odvozeno z etCO2. První hodnota arteriálního PaCO2 získaná během prvních 5 minut po přijetí byla v limitu normokapnie u 33% pacientů. Nejčastějším ventilačním problémem byla hyperkapnie v 64% případů, hypokapnie jen ve 3%.
U pacientů, kteří TBI přežili, byla iniciální hodnota etCO2 signifikantně vyšší (p < 0.001) a iniciální hodnota PaCO2 signifikantně nižší (p = 0.019) než u těch, kteří inzult nepřežili. Asociační korelace mezi hodnotou etCO2 a PaCO2 je tak velmi slabá s r = 0.14. Nebyly pozorovány signifikantní rozdíly mezi skupinou přeživších a zemřelých co se týče celkového času na místě zásahu a celkové doby PNP.
Analýza multivariabilní regresí jasně prokázala, že faktory asociované s vyšší mortalitou jsou starší biologický věk, nízká hodnota iniciálního GCS a vyšší ISS skóre. Iniciální hodnota sTK při příjmu, celkový čas na místě zásahu a v PNP nejsou signifikantní pro mortalitu pacientů.
Čím by mohl být tak velký gap mezi etCO2 a PaCO2? Může se jednat o vícero faktorů – ventilace mrtvého prostoru, ventilačně/perfuzní mismatch a zejména v případě TBI snížený srdeční výdej indukovaný CNS inzultem. Je důležité (a autoři to připomínají), že etCO2/PaCO2 gap se fyziologicky může pohybovat v rozmezí 3-5 mmHg.
Možná, že cílová hodnota normokapnie v rozmezí 35-45 mmHg, která je doporučována, u TBI zase tak moc neplatí. Ostatně to prokázala jedna studie, kdy hodnoty etCO2 v rozpětí 25-30 mmHg byly asociovány s ideálními hodnotami PaCO2 při příjmu do nemocnice.3 Jedná se prozatím o nedostatečně zodpovězenou otázku, kterou autoři plánují studovat v další době a v tuto chvíli pro klinickou praxi skoro nic neznamená.
Pozitivní je, že hodnoty TK se daří v doporučených hodnotách držet poměrně slušně. Proč nebyla hodnota sTK nikterak asociována s vlivem na mortalitu? Vysvětlení se zde také nabízí několik. Po detailní analýze studie můžeme lehce zjistit, že více než 90% pacientů mělo v PNP hodnotu sTK nad 90 mmHg, nedocházelo u nich ke kritickým hypoperfuzním periodám. Dalším důležitým faktorem je, že ve studii byla hodnota sTK změřena při příjmu pouze jednou a ta do studie zanesena. Vliv na mortalitu má podle mého názoru zejména dynamika TK v čase a nikoliv jednotlivé měření při příjmu.
Přijde mi i dobré zmínit, že celkový čas na místě zásahu neměl signifikantní vliv na mortalitu pacientů (zde ve studii průměrně 30 minut). Švýcarská LZS je lékařskou posádkou, lékař si tak zde může dovolit větší a rozsáhlejší intervence ke stabilizaci stavu pacienta a v konečném důsledku i minimalizaci sekundárního inzultu – stejně by většina z nich musela být provedena v nemocnici. Zajímavé je, že podobné závěry přináší i spousta dalších studií, kde porovnání systémů s lékařem a bez lékaře v PNP vedlo v lékařském systému sice k delšímu času na místě zásahu, ale díky tomu byla mortalita pacientů v jejich skupině signifikantně nižší.4,5,6
Autoři v závěru konstatují, že udržení normokapnie u pacientů s TBI je naprosto kruciální a nelze zde uplatnit často opakovanou (a nesmyslnou) myšlenku, že záchranka má člověka dostat hlavně rychle do nemocnice a že stejně nic neovlivní. Tato studie to (jako spousta jiných) opět dobře vyvrací. Podle autorů by nebylo od věci mít k dispozici arteriální katétr a možnost POCT monitorace krevních plynů již v PNP, což by vedlo k těsné a spolehlivé kontrole hodnot CO2. No, to je ale asi fakt budoucnost…
Zdroje
