Na první pohled možná téma jaksi nesouvisející s akutní medicínou. Čistě klasifikačně se jedná o diagnózy řadící se pod neurotické, stresové a somatoformní poruchy – tedy poruchy duševní. Pokud se podíváme detailně do Mezinárodní klasifikace nemocí (MKN 10) nebo do Diagnostického a statistického manuálu duševních poruch (DSM-5), zjistíme, že jejich spektrum a symptomatologie je značně heterogenní.
Než si řekneme, jaká je (pravděpodobná) patofyziologie jejich vzniku a management, na úvod uveďme několik hlavních zástupců zmíněného spektra poruch:
- Psychogenní neepileptické záchvaty (PNES): V akutní medicíně nejvýznamnější, až 20% pacientů léčených pro epilepsii ve skutečnosti trpí záchvaty PNES. Dále v článku o nich pojednáme samostatně.
- Disociativní amnézie: Typicky je narušena epizodická paměť konkrétní události, ta bývá traumatického charakteru (DN, náhlé úmrtí, ..). Nemocní si onen výpadek neuvědomují.
- Disociativní fuga: Dochází k desorganizaci běžné osobní integrity, paměti a aktivaci automatismů v chování. Nemocní náhle někam cestují, pozorujícímu se pacient nemusí jevit nikterak zvláštní. Na událost bývá plná amnézie.
- Disociativní stupor: U pacienta dochází k náhlému rozvoji psychomotorického stuporu, zejména pod obrazem náhlé traumatické události. Zde se jedná o diagnózu per exclusionem, kdy je nutné vyloučit zejména schizofrenní katatonický stupor, manický nebo depresivní stupor.
- Trans a stavy posedlosti: Při stavu posedlosti se nemocný domnívá, že do něj vstoupila nějaká metafyzická síla, že má božské a nadpřirozené schopnosti. Chování bývá komplexní, účastní se na atypických religiozních nebo sexuálních praktikách. Pozorovat je lze zejména v primitivních kulturách.
- Disociativní poruchy motoriky, senzoriky a citlivosti: Pacienti velmi nápadně připomínají neurologické postižení, lze pozorovat plegii, hypestézii až anestézii. Porucha ale nenásleduje anatomické topické uspořádání, bývá v atypických lokalizacích. Velmi vzácné jsou psychogenní slepoty, anosmie či hluchoty.
- Ganserův syndrom: Vyskytuje se především u vězňů v cele předběžného zadržení nebo ve vazbě, po vynesení rozsudku mizí. Postižený na otázky odpovídá velmi přibližně, ale objektivně zcela nesmyslně (1 + 1 = 3, jakou barvu má tráva? -> červenou).
Jak lze výše vidět, symptomatologie disociativních a konverzních poruch je značně odlišná. Patofyziologie jejich vzniku není doposud jednoznačně objasněna. Základním předpokladem vzniku je maladaptivní nevědomé využití obranných psychických mechanismů disociace a konverze. Na úvod je nutné zmínit, že tento koncept je pouze hypotetický, ač parciální důkazy pro něj existují.
Disociace je proces, kdy jedinec vlivem extrémní stresové události, kterou není schopen zpracovat, odštěpí (disociuje) právě probíhající proces ze svého vědomí. Díky tomu se s ním nemusí akutně vědomě vyrovnávat. Disociace je egosyntonním mechanismem u osob, které prožily především v dětství týrání, znásilnění a podobné události. Jsou tedy pak schopni ji využívat i v dospělosti jako maladaptivní proces.
Konverze je naopak mechanismus, kdy jedinec významný traumatizující zážitek přesune (konvertuje) do somatické složky.
Mezi hlavní faktory asociované s rozvojem disociativních a konverzních poruch patří závažné trauma prožité v dětství, emočně deprivační charakter výchovy, znásilnění nebo účast na vážné dopravní nehodě v dospělosti, významná emoční ztráta, rodinný nesoulad a tendence k emoční závislosti na druhých.
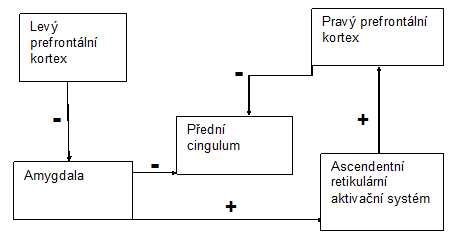
U pacientů s disociativními a konverzními poruchami byly na MRI prokázané nižší objemy v amygdale a hippokampu, zřejmě vlivem zvýšené koncentrace glukokortikoidů a glutamátu při zvýšené stresové náloži. Glutamát působí zejména v limbickém systému neurotoxicky a vyvolává transientní změny na úrovni exprese genů a neurotransmise projevující se poruchou chování s disociací.
Při analýze metabolismu značené glukózy na PET byla prokázána nižší metabolická aktivita v oblasti Brodmannovy arey 22 a arey 21 horního temporálního gyru. Zajímavé je, že vyšší metabolismus glukózy byl v dorsolaterální prefrontální oblasti a parietální kůře, tím lze částečně vysvětlit právě ony změny osobnosti a své vlastní integrity – rozvíjí se tak fronto-limbický diskonekční model disociace.
V závěru si řekněme něco o nejčastější disociativní a konverzní poruše, se kterou se setká velmi pravděpodobně každý zdravotník. Jedná o již zmíněné neepileptické psychogenní záchvaty, tzv. PNES. Objevují se zejména v přítomnosti druhých osob, na počátku se může vyskytnout ataka hyperventilace. Křečová aktivita je měnlivá s častou rigidní složkou. Pomočení a pokálení se většinou nevyskytuje, délka samotného záchvatu bývá delší než u epiparoxysmu. Na EEG není pozorovatelný iktální vzorec ani epileptiformní grafoelementy. Hladina prolaktinu a laktátu je v séru v normě.
Léčba disociativních a konverzních poruch spočívá především v intenzivní farmakoterapii a psychoterapii, zejména antidepresivy řady SSRI. Psychotické projevy lze řešit atypickými antipsychotiky. Formy a charakter psychoterapie je mimo rozsah daného sdělení, ale jedná se o kruciální součást terapie. Terapie PNES záchvatů v přednemocniční neodkladné péči je jednoduchá – zdravotník bude velmi správně předpokládat konvulzivní paroxysmus a podá standardní farmakoterapii benzodiazepiny. Diagnostika a terapie PNES patří totiž pouze do nemocničního prostředí a vyžaduje značnou klinickou zkušenost.
Většina disociativních a konverzních stavů je naštěstí krátkodobá a spontánně odezní. Vždy je pro jejich přítomnost podezřelá anamnéza nedávného traumatického zážitku. V případě podezření na jejich přítomnost je proto zcela na místě psychiatrické konzilium s důrazem na možné jiné somaticky podmíněné příčiny.
Zdroje
Disociativní poruchy v praxi, Psychiatrie pro praxi, Herman et al., 2008
