Angioedém je lokalizovaný transientní otok kůže a sliznic způsobený zvýšenou vaskulární permeabilitou. V USA je každoročně hlášeno 100,000 návštěv urgentního příjmu pro diagnózu angioedému, kdy asi 11% z nich vyžaduje hospitalizaci.1 Jeho obrovské riziko spočívá v rapidní progresi a pokud se vyskytuje v oblasti dýchacích cest, tak i jejich obstrukci, často vyžadující chirurgické definitivní zajištění dýchacích cest.
Patofyziologické mechanismy jsou dva, a to buď histaminem mediovanou cestou nebo bradykininem mediovanou cestou. Histaminová cesta spočívá v imunopatologické reakci I. typu, kdy dochází k degranulaci žírných buněk (mastocytů) skrze IgE akceleraci. Bradykininová cesta je méně častá, ale prognosticky výrazně závažnější, neboť může vést k refrakterní obstrukci dýchacích cest.
Aby toho nebylo málo, v bradykininové cestě se uvádějí 2 hlavní typy angioedému – hereditární angioedém a ACE inhibitory indukovaný angioedém. V případě toho hereditárního se jedná o geneticky predisponované jedince s postižením inhibitoru C1 složky komplementu, narušenou inhibicí komplementu (to je ta část nespecifické imunity, kterou jsme všichni nenáviděli se učit) dochází i po běžných inzultech a mírných infekcích k hyperaktivaci komplementové odpovědi a zvyšuje se tvorba bradykininu – výsledkem bývá angioedém různé lokalizace.2
V praxi výrazně důležitější je ACE inhibitory (ACEi) indukovaný angioedém. ACEi jsou léky první volby (ev. sartany) v léčbě esenciální hypertenze, mají významný renoprotektivní účinek, nasazují se u četného spektra glomerulonefritid proliferativních i neproliferativních a existují spousty dalších významných indikací k jejich podání (stav po AIM, muskulární dystrofie, ..).
Farmakodynamickým účinkem je inhibice angiotenzin-konvertujícího enzymu (ACE), díky tomu nedojde k přeměně angiotensinu I na angiotensin II, údajně nejsilnějšího vasokonstriktoru v lidském těle. Mimo jiné ale také inhibicí enzymu ACE není degradován bradykinin, což je do určité míry výhodné – má vazodilatační účinky, a tak přispívá ke snížení krevního tlaku. V krajním případě ale může vést k ACEi indukovanému angioedému, neboť zvyšuje vaskulární permeabilitu. Nejčastěji však vede k tomu hlavnímu nežádoucímu účinku ACEi, a to kašli.3 Nutno dodat, že ACEi indukovaný angioedém se objevuje asi u 1% pacientů, ale tvoří 30% všech případů angioedému!4
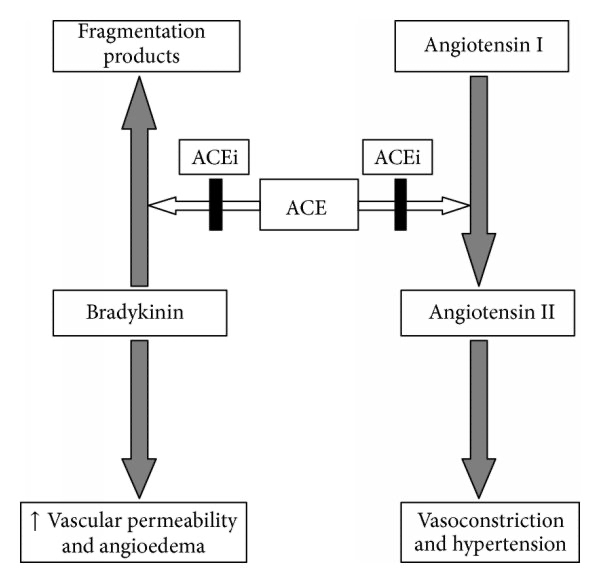
Mezi rizikové faktory, které mohou přispět ‚bradykininovému‘ angioedému, patří ženské pohlaví, anamnéza chronického srdečního selhání a současná terapie inhibitory DPP-4, tzv. gliptiny, velmi populární lékovou skupinou u pacientů s DM II. typu (a některých MODY typů). Nutno uvést, že riziko angioedému u terapie ACEi není závislé na podané dávce a může se vyskytnou i po letech bezproblémové terapie!4
V obvyklém přístupu lékaře primární péče bude u pacienta se suspektním angioedémem následovat podání H1 (ideálně i H2 antagonistů), kortikosteroidů a intramuskulárního adrenalinu. U histaminem indukovaného angioedému tato terapie zcela logicky povede k výraznému zlepšení stavu – naopak u oné bradykininové cesty ne.2
No, ale co teď?
Existují IV dostupné inhibitory C1 složky komplementu (konestat alfa), jejich cena je však extrémní. Dále je možné podat ikatibant, antagonistu bradykininového receptoru.5 Case reports uvádějí i dobrý účinek čerstvě zmražené plazmy.6 To spíše ale jen tak pro ilustraci, aby ty informace byly kompletní. V hlavičce se zmiňuji o Exacylu – kyselině tranexamové. Co to tedy?
Dlouhodobá profylaxe u pacientů s hereditárním angioedémem skrze Exacyl je známá a české postupy ji znají a využívají.5 Než se podíváme na jeho možné uplatnění u akutního angioedému, zejm. při terapii ACEi, osvětleme si trošku předpokládaný mechanismus účinku.
Kyselina tranexamová (TXA) brání přeměně plasminogenu na plasmin, který vykazuje antifibrinolytické účinky. Jenže! Plasmin je i významným amplifikátorem kalikreinového systému – a kalikrein je prekurzorem bradykininu.7 Blokádou tvorby plasminu tak nepřímo i přispíváme ke snížené tvorbě bradykininu.
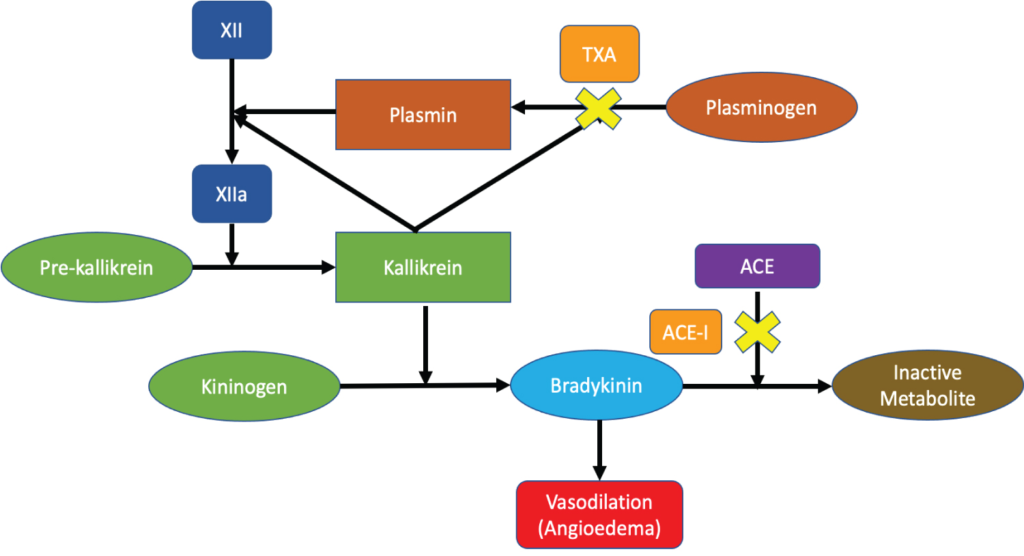
Můžeme tedy o podání TXA při známkách akutního angioedému uvažovat? Můžeme a dokonce je to na výsost vhodné. Narůstají studie prokazující zmenšení rozsahu angioedému, nižší nutnost zajištění dýchacích cest, a to za velmi dobrý cost-versus-risk benefit. Obvyklá dávka TXA je 1 g IV v 10 minutové infuzi, k rezoluci (nebo alespoň signifikatnímu zlepšení) docházelo následně v řádu desítek minut.8,9,10
Jak lze vidět, TXA přímo zasahuje do patofyziologického mechanismu bradykininového angioedému a podle dostupných dat je její podání opodstatněné.
V praxi lze jen těžko rozlišit, zda se jedná o histaminový nebo bradykininový angioedém, a proto by vždy měla podání TXA předcházet standardní farmakoterapie. Statisticky vzato můžeme ale mít podezření na onen bradykininový angioedém zejména u pacientů s recentně nasazenými ACEi a dalšími rizikovými faktory, které jsou uvedeny výše.
Zdroje
5 – Současné možnosti léčby projevů hereditárního angioedému, Remedia.cz, 2013
