Cílem článku není se rozepisovat o patofyziologii anafylaxe a případného anafylaktického šoku, zde shrnuji jen to nejzásadnější. Anafylaxe je závažným stavem, který bývá vyvolán nejčastěji imunopatologickou reakcí I. typu. Ta je mediována skrze protilátky třídy IgE. Existují různé podtypy anafylaxe – ať už prostá alergická urtikaria, lokalizovaný pruritózní edém, tak v krajním případě až anafylaktický šok. Ten může velmi rychle progredovat do kardiovaskulárního kolapsu s náhlou zástavou oběhu, která je často naprosto ireverzibilní.
Léčba anafylaktického šoku se řídí doporučenými postupy České společnosti alergologie a klinické imunologie ČLS JEP. Odkaz na ně přikládám mezi zdroje.
Lékem první volby u závažné anafylaktické reakce a anafylaktického šoku je intramuskulární podání adrenalinu, následně obvykle vysoké množství krystaloidních roztoků, inhalačních beta2-mimetik a v poslední linii terapii H1 blokátory jako je bisulepin a glukokortikoidy. U pacientů užívajících betablokátory je plně indikováno podání glukagonu. Podání kalcia v případech anafylaktických reakcí nemá své opodstatnění a je považováno za zcela obsolentní až rizikové (negativní vliv kalcia na apoptózu buněk zasažených hypoperfuzí při distribučním typu šoku).
Lze i přidat H2 blokátor?
H2 blokátory, v ČR v IV formě dostupný famotidin, jsou léky užívané v léčbě žaludečního a duodenálního vředu, gastroezofageálního refluxu, prevenci stresového vředu při pobytu na JIP/ARO a u několika dalších indikací. Vlivem blokády H2 receptoru dochází ke snížené sekreci kyseliny chlorovodíkové.
Ale co u té anafylaxe? Pozdějším opatřením, jak již bylo výše zmíněno, je podání H1 blokátorů, neboť imunopatologická reakce I. typu vede skrze IgE mediovanou odpověď k masivnímu vyplavení histaminu. Histamin se váže na histaminové receptory – prvního a druhého typu. To vede k povšechné vazodilataci, pruritu, negativně inotropnímu účinku na myokardu, rozvoji edému a bronchokonstrikci. Blokádou H1 receptorů si slibujeme pozitivní augmentaci těchto účinků.
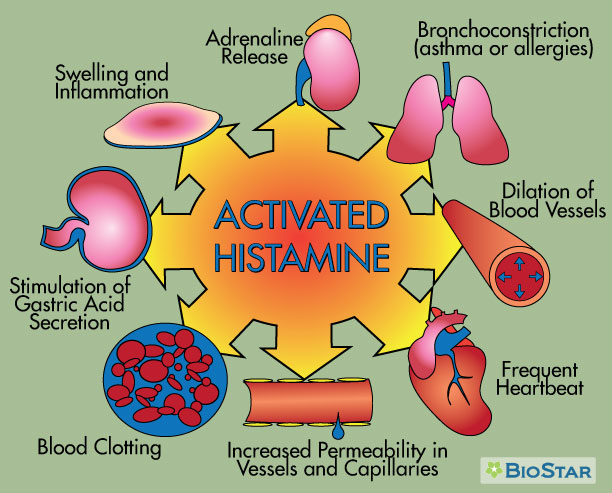
Existují ovšem i data potvrzující pozitivní vliv kombinace H1 a H2 blokátorů, kdy je výrazně více vyjádřen antagonistický efekt na histaminové receptory.1 Navíc se dle dostupných dat zdá, že přidání H2 blokátorů potencuje hypotalamo-hypofýzo-adrenální odpověď, a tak dochází ke zvýšené endogenní tvorbě kortizolu, který je zde kruciální.
H2 blokátory, vyjma svého účinku na histaminové receptory (žaludek, hladká svalovina cév), vykazují i imunomodulační účinky ve smyslu potlačení zánětu. I to může být v případě anafylaxe využito, neboť díky podání H2 blokátorů dochází ke snížení exprese interleukinu-12, který je obecně vzato prozánětlivý. Navíc IL-12 vykazuje imunoaktivační účinky na imunokompetentní buňky a tedy jeho snížení může být v případě anafylaxe beneficientní.3
Současná data jasně naznačují, že standardní léčba anafylaxe spolu s kombinací H1 a H2 blokátoru jasně zkracuje dobu pruritu, incidenci kožních výsevů a rozvoj angioedému. Lze tedy uvažovat o jejich přidání do již běžně nastavené terapie závažných anafylaktických reakcí.
Zdroje
